Внимание, полезные каналы и чаты в Телеграм (там всегда актуальная информация, группы общения, поддержка, обратная связь, просто наберите в поиске мессенджера - @nevrolog, @nervos, @nervokid)
☼ "Аутизм и расстройства аутичного спектра"
☼ "Детская неврология, психология, психиатрия"
☼ Живое общение, присоединяйтесь! *Чат родителей и специалистов группы "Дети и нервы" Обсудить идеи, поделиться информацией о воспитании, обучении, коррекции и профилактики расстройств поведения, получить консультации лучших специалистов
☼ "Аутизм и расстройства аутичного спектра"
☼ "Детская неврология, психология, психиатрия"
☼ Живое общение, присоединяйтесь! *Чат родителей и специалистов группы "Дети и нервы" Обсудить идеи, поделиться информацией о воспитании, обучении, коррекции и профилактики расстройств поведения, получить консультации лучших специалистов
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЛЕКАРСТВЕННО УСТОЙЧИВЫХ, ТЯЖЕЛЫХ ФОРМ ЭПИЛЕПСИИ
Ключевые слова: Височные и экстратемпоральные резекции
Селективная транскортикальная амигдалогиппокампэктомия
гемисферэктомия множественные субпиальные насечки
DBS-терапия Deep Brain Stimulation - глубокая стимуляция мозга
Энцефалотригеминальный ангиоматоз (болезнь Штурге-Вебера-Краббе)
Туберозный склероз (болезнь Бурневилля),
мозговая аневризма, кавернозная ангиома, артериовенозная мальформация
Гиппокампальный склероз (мезиальный височный склероз)
Хронические прогрессирующие очаговые энцефалиты (болезнь Расмуссена)
Селективная транскортикальная амигдалогиппокампэктомия
гемисферэктомия множественные субпиальные насечки
DBS-терапия Deep Brain Stimulation - глубокая стимуляция мозга
Энцефалотригеминальный ангиоматоз (болезнь Штурге-Вебера-Краббе)
Туберозный склероз (болезнь Бурневилля),
мозговая аневризма, кавернозная ангиома, артериовенозная мальформация
Гиппокампальный склероз (мезиальный височный склероз)
Хронические прогрессирующие очаговые энцефалиты (болезнь Расмуссена)
 Особенно, эта проблема актуальна для детского возраста, когда постоянные и тяжелые эпилептические приступы, устойчивые к противоэпилептическим лекарствам, приводят к развитию эпилептической энцефалопатии, и быстрому расстройству основных мозговых функций. В таком случае, нельзя тратить драгоценное время на длительный «подбор с перебором» малоэффективных противосудорожных средств, тогда, единственным действенным методом помощи является нейрохирургическое вмешательство. При некоторых формах эпилепсии, только правильно подготовленная и проведенная операция дает наибольший терапевтический эффект.
Особенно, эта проблема актуальна для детского возраста, когда постоянные и тяжелые эпилептические приступы, устойчивые к противоэпилептическим лекарствам, приводят к развитию эпилептической энцефалопатии, и быстрому расстройству основных мозговых функций. В таком случае, нельзя тратить драгоценное время на длительный «подбор с перебором» малоэффективных противосудорожных средств, тогда, единственным действенным методом помощи является нейрохирургическое вмешательство. При некоторых формах эпилепсии, только правильно подготовленная и проведенная операция дает наибольший терапевтический эффект.Для этого проводится соответствующее предоперационное обследование, которое помогает очень точно определить расположение источников эпилептических приступов и определить и рассчитать границы и параметры предстоящей операции, а также спрогнозировать возможную степень риска послеоперационных осложнений - неврологические расстройства (движение, координация, зрение, речь и т.д.) в случае необратимого поражения особо значимых центров коры головного мозга.
Основной целью радикального нейрохирургического вмешательства является удаление определенного участка мозга, который служит источником эпилептических приступов – (эпилептогенного очага), при этом, «потеря» некоторого количества мозговых клеток не должна приводить к развитию иных неврологических расстройств (здесь также работает главный принцип медицины «Не навреди!»).
Среди таких, относительно небольших источников эпилептических приступов (эпилептогенных очагов) наиболее часто встречаются зоны кортикальной дисплазии и локального мозгового склероза, атрофии, врожденные и приобретенные новообразования (опухоли, кровоизлияния и т.д).
Таким образом, если причиной лекарственно устойчивой, симптоматической фокальной формы эпилепсии является определенный, патологический участок мозга (одиночный эпилептогенный очаг), преимущественным типом нейрохирургического вмешательства являются височные резекции (удаление участка височной доли, гораздо реже используются экстратемпоральные резекции (удаление участка теменной или затылочной доли). Результатом удаления таких эпилептических очагов является полное выздоровление или значительное улучшение состояния здоровья.
Расположение источников эпилептических приступов (эпилептогенных очагов) в глубинных отделах височной доли (миндалевидное тело, гиппокамп) является показанием для микрохирургического доступа - проводится селективная транскортикальная амигдалогиппокампэктомия. Данное нейрохирургическое вмешательство допускает значительно уменьшить риск травматического повреждения височной доли. Селективная транскортикальная амигдалогиппокампэктомия позволяет избирательно и очень точно удалить источник эпилептических приступов (эпилептогенный очаг), не затрагивая нормальные мозговые структуры.
При поражении целого полушария головного мозга, когда имеется множество независимых источников эпилептических приступов (эпилептогенных очагов), и грубая эпилептическая активность распространяется на здоровое полушарие мозга, средством непростого выбора может быть гемисферэктомия. Это нейрохирургическое вмешательство, при котором анатомически или, чаще функционально (деафферентация – прерывание вертикальных мозговых коммуникаций, разрушение связи коры головного мозга с нижележащими мозговыми отделами) удаляется пораженное полушарие головного мозга.
Это сложная и тяжелая операция бывает иногда единственным эффективным методом лечения некоторых форм тяжелой симптоматической эпилепсии у пациентов хроническими энцефалитами (например, энцефалит Расмуссена) и врожденной патологией головного мозга (гемимегалэнцефалия, односторонний паралич, синдром Штурге – Вебера).
Другим вариантом операции на головном мозге при лекарственно устойчивой тяжелой эпилепсии является выборочное пересечение коммуникаций определенных эпилептогенных участков мозга, по которым распространяются эпилептические разряды. При этом «потери» мозгового вещества не происходит.
если источником эпилептических разрядов служат участки мозговой коры в зонах особой важности (двигательные, речевые центры) и велик риск их повреждения (ранее неоперабельные случаи), нейрохирург проводит множественные субпиальные насечки. Такая оперативная методика устраняет возможность передачи эпилептических импульсов по горизонтали мозговой коры, одновременно сохраняя наиболее важные вертикальные мозговые коммуникации.
В случаях лекарственно устойчивых, тяжелых форм эпилепсии с распространенной эпилептической активностью или, с множественными эпилептогенными очагами (чаще, лобной локализации), используют пересечение эпилептических коммуникаций в определенных отделах мозолистого тела, направленное на разобщение связей между полушариями головного мозга (каллезотомия).
Одним из наиболее перспективных методик оперативной терапии эпилепсии в настоящее время является стимуляция глубинных структур мозга (DBS-терапия: Deep Brain Stimulation - глубокая стимуляция мозга). Методика DBS используется в случаях лекарственно устойчивых, тяжелых форм эпилепсии с распространенной эпилептической активностью, с множественными эпилептогенными очагами или при наличии источников эпилептических разрядов в зонах особой важности (двигательные, речевые центры) при отсутствии успешной возможности других операций.
Электроды очень точно располагают в конкретных участках мозга (участки ядер таламуса, задняя гипоталамическая область, области миндалевидного тела и гиппокампа). С помощью специального кабеля электроды соединяют с автономным электростимулятором, обычно располагающимся под кожей на груди. После операции подбирают наиболее эффективный режим работы нейростимулятора, который обеспечивает максимальное снижение частоты приступов.
Где и как будем «резать»?
Удивительно, но определяющей успех и самой сложной частью нейрохирургического вмешательства при эпилепсии, является не сама операция, а правильная подготовка к ней. Самое главное, очень точно определить местоположение источников эпилептических разрядов, и рассчитать объем хирургического вмешательства.Вместе с тем, с целью исключения необратимого поражения особо значимых центров коры головного мозга, необходимо тщательно проанализировать систему коммуникаций эпилептического источника и других функционально важных мозговых областей. Для этого используются методы функционального пре - и интраоперационного мониторинга (перед операцией и во время хирургического вмешательства), картирование мозга с помощью внутриоперационной кортикографии (использование внутричерепных поверхностных и погружных ЭЭГ-электродов), нейропсихологическая диагностика, применение эпилептологической программы МРТ высокого разрешения, а также методики функциональной МРТ.
В тесном, постоянном контакте работает большая команда врачей профильных специальностей (нейрохирург, невролог-эпилептолог, специалисты по нейровизуализации и функциональной диагностики и нейропсихолог).
А начинают с простого: иногда, даже клиническое описание внешних проявлений эпилептического приступа или видеозапись (мышечные сокращения определенной локализации, расстройства речи и других высших корковых функций) помогают специалистам предположить примерное месторасположение источника эпилептических разрядов.
Далее пациенту проводится рутинная межприступная ЭЭГ или же, сразу длительный - видео ЭЭГ мониторинг (длительная одновременная синхронная регистрация ЭЭГ и аудиовидеозапись поведения пациента. Такая регистрация помогает установить в момент приступа точную взаимосвязь внешних проявлений эпилептического пароксизма с характерными патологическими изменениями электрической активности головного мозга.
Используется «ЭЭГ-шапочка» или другие специальные методики крепления электродов, которые имеют минимум неудобств, и надежно предотвращают нарушение контактов во время приступа, при этом не создаются сложности для засыпания или активного передвижения пациента. Обычный образ жизни и режим дня пациента в период исследования практически не меняется (в комнате ЭЭГ-мониторинга без проблем можно ходить, читать, смотреть телевизор, вести беседы, спать, есть, и т.д.). У детей очень желательно присутствие родителей или других близких людей во время ЭЭГ-мониторинга (у взрослых – родственники, друзья).
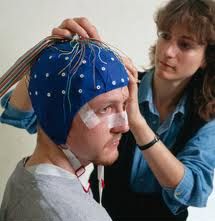 Стандартное исследование включает непрерывную регистрацию 24 ЭЭГ-каналов, ЭКГ, и аудиовидеозапись поведения пациента с помощью нескольких настенных видеокамер. В ряде случаев, когда требуется определить связь возникновения приступов с определенными стадиями сна, дополнительно используется регистрация движений глаз и миограммы, выстраивается гипнограмма (структура сна) для сопоставления со временем развития приступов. Вся информация передается на записывающую станцию, контролируются опытным техником. Данные просматриваются врачом в режиме реального времени.
Стандартное исследование включает непрерывную регистрацию 24 ЭЭГ-каналов, ЭКГ, и аудиовидеозапись поведения пациента с помощью нескольких настенных видеокамер. В ряде случаев, когда требуется определить связь возникновения приступов с определенными стадиями сна, дополнительно используется регистрация движений глаз и миограммы, выстраивается гипнограмма (структура сна) для сопоставления со временем развития приступов. Вся информация передается на записывающую станцию, контролируются опытным техником. Данные просматриваются врачом в режиме реального времени.По существующим стандартам видео-ЭЭГмониторинг проводится в специальных условиях под наблюдением квалифицированного медицинского персонала. Это связано не только с техническими требованиями, но в первую очередь с тем, что исследование может включать способы медицинской «провокации» судорожных приступов. К таким способам относятся функциональные пробы: ритмическая фотостимуляция, гипервентиляция (форсированное глубокое дыхание), депривация сна (запланированное недосыпание перед исследованием), в ряде случаев – отмена медикаментов. Подобные методы используются, в первую очередь, у пациентов с редкими приступами для повышения вероятности регистрации эпилептиформной активности и приступов во время исследования.
Длительность исследования и время проведения (дневное, ночное) исследования определяются лечащим врачом в зависимости от частоты приступов, возраста пациента, типа приступов. Например, дневной видео-ЭЭГ мониторинг (длительностью до 6-8 часов) чаще назначается у маленьких детей, или у пациентов с частыми дневными приступами. Проведение ночного мониторинга более оправдано у пациентов с ночными приступами. В отдельных случаях (неясная картина, редкие приступы, подготовка к оперативному лечению) может потребоваться длительное исследование – на протяжении суток и более.
Магнитно-резонансная томография головного мозга высокого разрешения (специальная
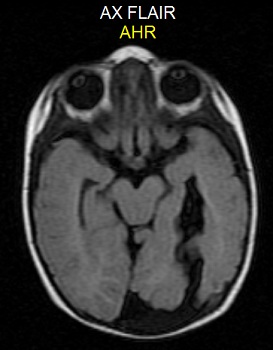 эпилептологическая программа, мощность магнитного поля аппарата не менее 1,5Тл или 3Тл) - один из наиболее информативных, безопасных, современных методов неинвазивного (без "влезания" внутрь организма) исследования при тяжелых, лекарственно устойчивых формах эпилепсии. Метод магнитно-резонансной томографии (МРТ) основан на комплексном анализе ответа ядер атомов водорода (а это каждый второй атом в теле человека!), при воздействии на них постоянным магнитным полем высокой интенсивности. С помощью магнитно-резонансной томографии возможно получение высококачественных послойных изображений структуры головного мозга, которые позволяют очень точно определить местоположение источников эпилептических разрядов, и, с учетом данных ЭЭГ-мониторинга, правильно рассчитать объем хирургического вмешательства.
эпилептологическая программа, мощность магнитного поля аппарата не менее 1,5Тл или 3Тл) - один из наиболее информативных, безопасных, современных методов неинвазивного (без "влезания" внутрь организма) исследования при тяжелых, лекарственно устойчивых формах эпилепсии. Метод магнитно-резонансной томографии (МРТ) основан на комплексном анализе ответа ядер атомов водорода (а это каждый второй атом в теле человека!), при воздействии на них постоянным магнитным полем высокой интенсивности. С помощью магнитно-резонансной томографии возможно получение высококачественных послойных изображений структуры головного мозга, которые позволяют очень точно определить местоположение источников эпилептических разрядов, и, с учетом данных ЭЭГ-мониторинга, правильно рассчитать объем хирургического вмешательства.Новейшие методики МРТ (функциональная МРТ) позволяют получить бесценную информацию о функциональном состоянии нервной системы, оценить картину мозгового кровообращения, диагностировать изменения мозгового обмена веществ. Для исключения необратимого поражения особо значимых областей коры головного мозга, функциональная МРТ помогает оценить и проанализировать работу важнейших мозговых центров (логические операции, речь, слух, зрение, движение).
Последним, но не менее важным методом успешной подготовки к нейрохирургической операции при эпилепсии, является нейропсихологическая диагностика – оценка высших психических функций (память, внимание, восприятие, речь, чтение, счет, письмо, представление пространства, мышление, и т.д.). Для этого используются стандартизованные наборы нейропсихологических тестов.
Правильно установленный диагноз идиопатической эпилепсии, а также эпилепсия, причина которой является прогрессирующее неврологическая патология, или иная телесная болезнь, практически всегда исключает необходимость нейрохирургического лечения.
Таким образом, необходимо всегда помнить, что пациенты с любыми формами лекарственно устойчивой, фокальной симптоматической эпилепсии с тяжелым течением, могут быть рассмотрены в качестве потенциальных кандидатов для предоперационного эпилептологического обследования.
Предоперационное эпилептологическое обследование проводится в следующих случаях лекарственно устойчивой, локальной эпилепсии с тяжелым течением:
- Последствия травм, инсультов и нейроинфекций, доброкачественные и злокачественные опухоли
- Врожденные локальные аномалии развития головного мозга
- Энцефалотригеминальный ангиоматоз (болезнь Штурге-Вебера-Краббе)
- Туберозный склероз (болезнь Бурневилля)
- Сосудистая патология головного мозга (аневризма, кавернозная ангиома, артериовенозная мальформация и т.д.)
- Гиппокампальный склероз (мезиальный височный склероз)
- Хронические прогрессирующие очаговые энцефалиты (болезнь Расмуссена)
- Неуточненная, тяжелая, локальная форма лекарственно устойчивой эпилепсии





